
viernes, 14 de mayo de 2010
ENTRADA 7 - Sindrome De Parkinson-Tratamiento

TRATAMIENTO
Farmacología.
Actualmente la terapéutica farmacológica de la Enfermedad de Parkinson ha incrementado la expectativa y la calidad de vida de estos pacientes, pero al mismo tiempo ha modificado el curso natural de la enfermedad, asociando fenómenos tóxicos, en ocasiones complejos que interfieren en los estadios avanzados con el validismo y las actividades cotidianas de los afectados.
El objetivo de los medicamentos es tratar de restablecer el equilibrio. Una forma de lograrlo es la administración de levodopa, que se transforma en el cerebro en dopamina, con lo que se corrige el desequilibrio y se controlan los síntomas.
Otra forma es la administración de medicamentos que disminuyen los efectos de la acetilcolina. La combinación de estos dos procedimientos puede a menudo proporcionar un efecto terapéutico adicional; entre estos tenemos: triexifenidil o Artane, biperiden o Akinetón,etc.) En la actualidad se cuenta además, con medicamentos que aumentan la acción de la dopamina disponible en el cerebro, llamados medicamentos agonistas: (bromocriptina o Parlodel) y otros que bloquean la destrucción de la dopamina en el cerebro del paciente, disminuyendo la necesidad de darle grandes cantidades de dopamina, disminuyendo los efectos secundarios indeseables; aparentemente retrasan el progreso de la enfermedad; entre ellas tenemos al selegiline (Eldepryl, Deprenyl, Jumex, Jumexal). Con este tipo de medicamento se debe evitar el uso simultáneo de otros medicamentos que actúen bloqueando una enzima llamada monoaminoxidasa (mobeclamida o Aurorix, etc.) y evitar el consumo de alimentos que contengan la sustancia tiramina, ya que pueden causar una reacción muy peligrosa, una elevación excesiva de la presión sanguínea.
Se ha postulado que las vitaminas C y E, llamadas antioxidantes débiles, si se les utiliza en forma constante, son capaces de evitar la producción y acumulación de sustancias producto del catabolismo (destrucción) intracerebral de la dopamina y de otras llamadas radicales libres, las cuales son responsables en parte del agravamiento en el tiempo de la enfermedad y de algunos efectos secundarios indeseables del tratamiento con dopamina.
El Parkinson sigue siendo una dolencia neurológica de origen desconocido, que se ha convertido en la cuarta patología más frecuente entre las personas mayores. Los factores tóxicos y ambientales parecen ser los más importantes.
8. Abordaje neuroquirúrgico.
El abordaje neuroquirúrgico por métodos estereotáxicos funcionales constituye una estrategia de elección en el tratamiento de estos pacientes en los que el control farmacológico, o resulta incompleto, o condiciona efectos adversos muy limitantes (discinesias y fluctuaciones motoras).
Uno de los más importantes avances en el tratamiento de la Enfermedad de Parkinson ha sido, el reconocimiento de que las opciones terapéuticas deben incluir no solamente terapia sintomática sino estrategia orientadas a lograr la lenta progresión de la enfermedad o un cambio positivo en el curso de su historia natural (Terapéutica neurorestaurativa). El propio desarrollo de esta concepción y de sus estrategias, constituye uno de los fundamentales propósitos de los investigadores dedicados a la Neurorestauración, con la convicción y la esperanza de que la aplicación combinada de los factores neurorestaurativos en el abordaje terapéutico de cuestiones complejas será en un futuro tal vez no muy lejano, herramienta importante de la práctica neuroquirúrgica cotidiana
ENTRADA 5 - Sindrome De Parkinson-Tratamiento
CLINICA MAYO
TREATMENT
People who are only mildly affected by Parkinson's disease may need no treatment at first. As symptoms progress, various treatment approaches are available.
Medication
Medication selection and dosage are tailored to the individual. The doctor considers factors such as severity of symptoms, age and presence of other medical conditions. Every patient responds differently to a medication or dosage level, so this process involves experimentation, persistence, and patience. As the disease progresses, drug dosages may need to be modified. Sometimes drugs are combined. Patients need to receive care from doctors who have extensive experience treating all stages of Parkinson's disease — increasing the effectiveness of treatment at every stage of the disease.
Levodopa, a substance normally found in the body in limited amounts, is usually the first medication prescribed. Taken orally, levodopa can be converted by the body into dopamine the body needs.
Another class of drugs, dopamine agonists, is also useful at reducing symptoms and can be used singly or in conjunction with levodopa. Dopamine agonists were introduced 20 years ago. Agonists are chemical substances capable of combining with part of a cell and initiating a reaction or activity.
In 1998, the first in a new class of Parkinson's disease drugs (COMT inhibitors) was approved by the Food and Drug Administration. The COMT inhibitors prolong effects of levodopa therapy by blocking an enzyme that can break down levodopa.
Surgery
In severely affected patients, surgical treatments such as ablation, deep brain stimulation, and pallidotomy may control some symptoms.
Ablation
This procedure locates, targets, and then ablates (destroys) a clearly defined area of the brain affected by Parkinson's. The object is to destroy tissue that produces abnormal chemical or electrical impulses that produce abnormal movements. This approach is done less frequently, in favor of deep brain stimulation.
Deep Brain Stimulation (DBS)
DBS targets areas in the brain where uncontrolled movements originate. The targeted region is inactivated, not destroyed, by an implanted electrode. The electrode is connected via a wire running beneath the skin to a stimulator and battery pack in the patient's chest.
Mayo Clinic has extensive expertise in determining which patients would benefit from the surgery. Read more aboutdeep brain stimulation.
Palllidotomy
Pallidotomy, (named for the pallidum area of the brain) is a delicate surgical procedure that targets a precise area to control certain symptoms. A fine probe measures abnormal electrical activity. Another probe delivers small electrical shocks. The patient, who is awake during the surgery, describes the effects to pinpoint the area for treatment. The surgeon then burns a tiny hole in the cells. Results are almost immediate.
Cerebral Transplantation
Dopamine-producing cells are implanted into the brain. The cells used for transplantation may come from fetal cells or embryonic stem cells.
At present, this surgery is experimental and much research needs to be done before it can be considered routinely. Mayo Clinic currently does not offer this surgery.
Complementary Treatments
Numerous therapies and nutritional supplements may help relieve symptoms and improve quality of life.
Physical therapy can help strengthen and tone underused muscles, and give rigid muscles a better range of motion. The goal is to help build body strength, improve balance, overcome gait problems and improve speaking and swallowing. Simple physical activities such as walking, gardening and swimming can foster a sense of well-being. For some patients, soothing massage may provide relief from muscle rigidity and may have other neuromuscular benefit(s).
Tomado de :http://www.mayoclinic.org/parkinsons-disease/treatment.html
GOBIERNO DE VICTORIA (AUSTRALIA)
Parkinson’s disease is a progressive neurological condition and is often referred to as a movement disorder. The symptoms include tremor, rigidity, slowness and impaired movement. With a combination of medication and multidisciplinary support, people with Parkinson’s can live independent and productive lives.
No two people have exactly the same Parkinson’s and no two people will have exactly the same treatment. Your doctor or neurologist can help you decide which treatments to use.
Medication
Symptoms of Parkinson’s disease result from the progressive degeneration of nerve cells in the middle area of the brain. This causes a deficiency in the availability of dopamine, which is necessary for smooth and controlled movements.
Most Parkinson’s medications fit into one of the following broad categories:
Talk to your doctor about your treatment
It is important to see a neurologist or a doctor who has experience in assisting people living with Parkinson’s disease. These are the best people to help you decide which treatments to use.
There is no ‘best’ drug treatment for Parkinson’s. Each person has different symptoms, disease progression, lifestyle and physical tolerances. All of these factors will affect the timing, type, dose and combinations of medication. As the disease progresses, your individual medication program will need to be reviewed and altered.
It is very important to take your medication at the recommended time and on time every day, whether you are at home, at work, in hospital or in a nursing home. Medications taken late can severely hamper the movements of people living with Parkinson’s.
How long does the medication last?
Medication will help to elevate symptoms but will not alter the progression of the symptoms over time. Over time, you may experience problems with your medication wearing off and may need to try different drug regimes to get the most benefit.
Seeing a neurologist regularly will help you to make sure you are getting the best possible medication management. A neurologist will manage your doses and any necessary adjustments. This is important as side effects can be a problem when on large doses.
Multidisciplinary support can help
Early access to a multidisciplinary support team is important. These teams may include doctors, physiotherapists, occupational therapists, speech therapists, dietitians, social workers and specialist nurses. Members of the team assess the person with Parkinson’s and identify any potential difficulties.
There are a limited number of multidisciplinary teams in Victoria that specialise in Parkinson’s management.
Surgery is an option
Neurosurgery (brain surgery) is an option to treat Parkinson’s symptoms, but it is not suitable for everyone. There are strict criteria and guidelines as to who can be a candidate for surgery and this is something that only your doctor and you can decide.
The three commonly used forms of surgery are:
Help for carers
Being a carer can be difficult. A wide range of agencies can provide help and support. These include:
Support includes counselling, carer education programs, information on a variety of issues and support groups.
Where to get help
Things to remember

lunes, 10 de mayo de 2010
ENTRADA 4 - Sindrome De Parkinson-Tratamiento

| Hallan sustancia para tratar depresión en enfermos de Parkinson |
| El pramipexol, un agonista dopaminérgico, podría ser útil para combatir la depresión en los enfermos de Parkinson, según un estudio publicado en la revista científica "The Lancet". |
Aproximadamente el 35 por ciento de los enfermos de Parkinson sufren depresión. Estudios anteriores demostraron que los agonistas dopaminérgicos, como el pramipexol, que contrarrestan el descenso en la producción de dopamina en el cerebro, son efectivos para paliar los síntomas de depresión en la mayoría de la gente que no sufre Parkinson. En busca de pruebas de que esa sustancia también puede ayudar a tratar a los enfermos de Parkinson, un equipo de la Universidad de Nápoles (Italia) encabezado por Paolo Barone inició esta investigación, en la que han participado 296 pacientes procedentes de doce países europeos y de Suráfrica. A 144 pacientes, elegidos al azar, se les suministró pramipexol y a los 152 restantes un placebo y al cabo de un tiempo se constató que la depresión mejoró considerablemente en los enfermos a los que se les había suministrado pramipexol. El 80 por ciento de éstos notaron los efectos positivos del tratamiento con esa substancia. Sin embargo, los efectos secundarios también fueron más comunes entre los pacientes a los que se les suministro pramipexol, ya que los sufrieron el 73 por ciento, frente al 63 por ciento en el caso de los que tomaron el placebo. Los efectos secundarios habituales de este medicamento son náuseas, mareos, dolores de cabeza y somnolencia. Según los autores, este estudio demuestra que este tipo de tratamiento debería empezar a ser considerado para los enfermos de Parkinson que tengan síntomas importantes de depresión. TOMADO DE:EFE Agencia EFE - Todos los derechos reservados. Está prohibido todo tipo de reproducción sin autorización escrita de la Agencia EFE S/A. |
domingo, 9 de mayo de 2010
ENTRADA 3 - Sindrome De Parkinson-Tratamiento
 El parkinson/la enfermedad/TRATAMIENTO
El parkinson/la enfermedad/TRATAMIENTOLa ENFERMEDAD DE PÁRKINSON no puede ser curada hoy día, pero sí controlada eficazmente. En la actualidad se conocen muchos aspectos del proceso neurodegenerativo subyacente a la enfermedad, pero los tratamientos que lo modifican todavía no están en fase clínica. Por lo tanto, el tratamiento de la enfermedad de párkinson en el momento actual es un tratamiento que únicamente mejora los síntomas.
Por ello, los enfermos de párkinson deben tomar estos fármacos antiparkinsonianos de por vida, según la dosis y combinación de medicamentos que su médico neurólogo considere más adecuado para su caso en particular.
En la enfermedad de párkinson precoz el tratamiento está orientado a mejorar los síntomas parkinsonianos sobre todo los motores. En la enfermedad de párkinson avanzada los problemas directamente relacionados con los efectos secundarios a largo plazo de la medicación son los que representan el principal reto para el neurólogo.
A continuación presentamos, sólo a título orientativo, un resumen de los principales grupos de medicamentos útiles en el tratamiento del párkinson. Estos tratamientos mejoran solamente los síntomas motores derivados del déficit dopaminérgico, en particular, temblor, rigidez y bradicinesia.
Únicamente su neurólogo es la persona adecuada para prescribirle un fármaco en concreto.
Medicamentos basados en la Dopamina. |
La utilización a partir de los años 60 de la Levodopa (sustancia que se transforma en Dopamina una vez llega al cerebro) significó un gran avance en el tratamiento de la enfermedad de Parkinson. Las medicinas que aportan Levodopa al organismo mejoran todos los síntomas motores cardinales, ya que tienen la virtud de suplir el déficit del neurotransmisor Dopamina que padecen estos enfermos. En muchos pacientes el tratamiento con Levodopa produce una supresión total o casi completa de los síntomas.
Se suele añadir a la Levodopa un inhibidor periférico de dopamina, unas veces Carbidopa y otras veces Benserazida, para que la eficacia de la Levodopa sea mayor al evitar la degradación de Levodopa fuera del cerebro. Se ha desarrollado un nuevo compuesto en el que se junto a Levodopa se administran dos inhibidores de la degradación de esta en dos enzimas distintas, la Carbidopa y además entacapone (inhibidor de la degradación de L-Dopa periférico vía COMT), mejorando de esta forma la biodisponibilidad de levodopa en el cerebro y logrando disminuir los síntomas de deterioro de fin de dosis y mejorando la calidad de vida de los pacientes con enfermedad de párkinson.
Los pacientes reciben un importante beneficio con el tratamiento de Levodopa durante unos 5-7 años, pero luego aparecen complicaciones motoras derivadas del tratamiento:
Fenómenos on/off (desaparición/aparición muy brusca de los síntomas propios del párkinson)
Deterioro rápido de fin de dosis (wearing off)
Discinesias (movimientos involuntarios anormales)
y distonías fin de dosis (contracciones involuntarias y sostenidas de grupos musculares), entre otros.
Como efectos secundarios propios de la medicación con Levodopa se pueden citar: hipotensión, náuseas y vómitos, temblor paradójico, depresión, insomnio, psicosis tóxica (delirios, alucinaciones, confusión), estreñimiento, hipo y edema.
Composición química | Nombre comercial |
Levodopa + Carbidopa | Sinemet, Sinemet retard, Sinemet Plus, Sinemet Plus retard |
Levadopa + Benserazida | Madopar, Madopar Retard |
Levodopa+ Carbidopa+Entacapone | Stalevo |
Agonistas Dopaminérgicos. |
Son fármacos que estimulan los receptores dopaminérgicos. Estos fármacos aparte de estimular estos receptores, tienen actividad sobre otros sistemas neuroquímicos, principales responsables de sus efectos secundarios o de la mejoría de síntomas no motores, como la depresión.
Son el tratamiento de elección de muchos neurólogos en el paciente con párkinson de inicio, sobre todo en pacientes jóvenes. Aunque finalmente será necesario asociar Levodopa para el control de los síntomas motores en casi todos los pacientes, estos fármacos retrasan el inicio del tratamiento con Levodopa y por tanto sus complicaciones a largo plazo. Los agonistas, aunque en menor grado que la Levodopa producen complicaciones motoras a largo plazo, aunque también son menos eficaces en el control de los síntomas que esta.
Estos fármacos se administran vía oral, vía transdérmica o vía subcutánea. La administración transdérmica de agonistas es posible con la rotigotina en parches, esta forma de administración permite niveles relativamente constantes de estimulación dopaminérgica, lo que ha demostrado que retrasa la aparición de complicaciones motoras.
La apomorfina es el agonista más potente existente en la práctica clínica, cuando se administra en una única dosis su efecto empieza muy rápido y dura muy poco. El tratamiento intermitente con apomorfina administrada con un bolígrafo vía subcutánea, se utiliza para mejorar de forma rápida los fenómenos off en determinados pacientes.
Los efectos secundarios propios son similares que los de la Levodopa, pero en todos los casos más frecuentes con los agonistas. Los derivados de la estimulación periférica (no cerebral) de los receptores dopaminérgicos son nauseas, vómitos, hipotensión ortostática, mareo y los derivados de la estimulación cerebral son alucinaciones, psicosis y somnolencia excesiva. Hay que destacar que el grupo de agonistas derivados de ergóticos (bromocriptina, pergolida, caberglina) producen fibrosis pleuropulmonares, retroperitoneales así como fibrosis valvular cardiaca, lo que ha hecho que no se recomienden como tratamiento de primera elección en la enfermedad de párkinson. En los fármacos administrados de forma transdérmica puede existir además fenómenos de irritación local.
Composición química | Nombre comercial |
Pergolida | Pharken |
Bromocriptina | Parlodel, |
Cabergolina | Sogilen |
Ropirinol | Requip |
Pramipexol | Mirapexin |
Rotigotina | Neupro |
Apomorfina | Apo-go PEN |
Otros medicamentos antiparkinsonianos. |
IMAO-B. Inhiben una enzima que degrada la Dopamina, llamada mono-amino-oxidasa, por lo que mantienen activa la dopamina más tiempo en el cerebro. Estos son eficaces en todos los estadios de la enfermedad, desde la monoterapia en la enfermedad de párkinson incipiente, al tratamiento complementario en los pacientes con enfermedad avanzada y con fluctuaciones motoras.
Sus efectos positivos sobre los síntomas parkinsonianos son sólo leves, pero se le atribuye un efecto neuroprotector por lo que el tratamiento con estos fármacos retrasaría teóricamente el desarrollo de la enfermedad al evitar la muerte celular. Por esta característica son frecuentemente usados en monoterapia en la enfermedad de párkinson incipiente que no produce discapacidad al paciente.
Son fármacos bien tolerados y con mínimos efectos secundarios, pueden aumentar los efectos secundarios de la Levodopa, cuando se administran conjuntamente. La selegilina al degradarse produce un derivado de las anfetaminas que puede producir insomnio cuando no se administra a primeras horas del día, con la rasagilina no existe este problema.
Composición química
Nombre comercial Nombre comercial
Selegilina
Plurimen
Rasagilina
Azilect
ICOMT. Bloquean otra enzima que degrada la Dopamina, llamada catecol-o-metil-transferasa. No tienen efecto administrados solos, hay siempre que administrarlos asociados a Levodopa. Mejora sensiblemente los síntomas antiparkinsonianos, lo que permite reducir a veces notablemente la dosis diaria de Levodopa.
Hay dos tipos de ICOMT el entacapone y el tolcapone, este último es más potente, aunque sólo se puede administrar si al paciente se le somete a vigilancia estricta por el riesgo de daño hepático grave que puede ocurrir en los primeros meses de de la administración.
Los efectos secundarios de Levodopa pueden aumentar al asociar estos fármacos, además está descrito diarrea.
Composición química
Nombre comercial
Entacapone
Comtan
Tolcapone
Tasmar
AMANTADINA. Es un antiguo fármaco antiviral, al que se le descubrió que tenía un discreto efecto antiparkinsoniano y un llamativo efecto reductor de las molestas discinesias.
Composición química
Nombre comercial
Amantadina
Amantadina
Medicamentos anticolinérgicos. |
Son un grupo de medicamentos cada vez menos usados hoy día. Inhiben la actividad de otro neurotransmisor conocido como Acetilcolina, cuyos efectos son opuestos a la Dopamina. Son efectivos sobre el temblor, menos sobre la rigidez, y poco sobre la bradicinesia. Los numerosos efectos secundarios los hacen poco atractivos para los ancianos: visión borrosa, estreñimiento, pérdida de memoria, sequedad de boca, ginecomastia, edema y desorientación. Estos fármacos casi no son usados en la enfermedad de párkinson, excepto raramente en pacientes con temblor.
Composición química | Nombre comercial |
Trihexifenidilo | Artane, Artane retard |
Prociclidina | Kemadren |
Biperideno | Akineton, Akineton retard |
Sistemas de infusión farmacológica continua. |
Los pacientes con enfermedad de párkinson avanzada padecen fluctuaciones motoras complejas y discinesias graves. Los fármacos administrados mediante infusores suponen una aproximación a la estimulación dopaminérgica continua, que es la mejor estrategia en el tratamiento de la enfermedad de párkinson con fluctuaciones motoras. La reducción de la variabilidad de los niveles de Levodopa en sangre produce una reducción de las fluctuaciones motoras y una mejoría de las discinesias según los resultados de los ensayos clínicos disponibles.
Estos fármacos reducen considerablemente el tiempo off diurno y permiten reducir o retirar del todo la medicación antiparkinsoniana.
Existen dos sistemas disponibles en la actualidad:
Infusión subcutánea de apomorfina: mediante un perfusor programable al paciente se le administra de forma continua aporfina a través de una aguja subcutánea. Los efectos secundarios son los de los agonistas dopaminergicos. Hay que vigilar los glóbulos rojos y hacer una buena educación del paciente para evitar nódulos subcutáneos en el sitio de punción de la aguja.
Infusión intraduodenal de levodopa: mediante una gastrostomia se administra a través de un perfusor programable levodopa al duodeno de forma continua. Los efectos secundarios son los de la Levodopa y los derivados de la técnica.
 |
Las operaciones neuroquirúrgicas sólo están indicadas en casos muy determinados de enfermos de Parkinson (no más del 20% son buenos candidatos). Es el equipo de médicos y neurólogos el que debe seleccionar tales candidatos, después de un estudio detallado y riguroso de cada caso.
Las técnicas actuales son:
Irreversibles. | Consisten en lesionar quirúrgicamente ciertos núcleos del cerebro que funcionan de forma exagerada en la enfermedad de párkinson, reduciendo temblores excesivos, rigidez y discinesias importantes secundarias a la ingesta de Levodopa. Variantes de la técnica: Talamotomía, Palidotomía, Subtalamotomía. Se conoce como "Cirugía Estereotáxica". ESTE TIPO DE INTERVENCIONES PRÁCTICAMENTE HA DESAPARECIDO. | ||
Reversibles. | Consiste en estimular eléctricamente una serie de núcleos cerebrales, sin dañarlos, a través de la implantación de unos electrodos que al activarse desde el exterior modulan y controlan los síntomas parkinsonianos. Se conoce a esta técnica como "Estimulación Cerebral Profunda". El núcleo más frecuentemente estimulado es el subtálamo, aunque también es posible realizarlo en pálido.
Los mejores candidatos para estas técnicas neuroquirúrgicas son aquellos que cumplen los siguientes criterios de inclusión:
La estimulación cerebral profunda mejora los síntomas dopaminérgicos: temblor, acinesia y rigidez. Además reduce las discinesias y la dosis de medicación antiparkinsoniana. Lo que no mejora la cirugía son las alteraciones del habla, los bloqueos demasiado frecuentes, estreñimiento, el deterioro cognitivo y la alteración de los reflejos posturales. Además la cirugía puede empeorar el ánimo, la apatía y el deterioro cognitivo por sí misma o secundario a la retirada de la medicación. | ||
Injertos cerebrales: | Actualmente se está investigando sobre implantación de células madre, del globo carotídeo del propio paciente, de células de la glándula suprarrenal... |
 |
Se han consolidado con el paso del tiempo una serie de terapias de rehabilitación no farmacológicas cuya finalidad fundamental es la recuperación, o al menos el mantenimiento, de las funciones motoras deficitarias y el adiestramiento para desarrollar estrategias cotidianas que ayuden al paciente a llevar una vida activa e independiente.
En la Asociación Parkinson Madrid se desarrollan, además de otros servicios, sesiones de rehabilitación con éstas terapias tan beneficiosas para el parkinsoniano. Son servicios complementarios a los médicos, nunca sustitutorios, y son útiles para mejorar integralmente la calidad de vida de estos enfermos. Más información aquí.
| Rehabilitación física y alivio de las alteraciones motoras. Con la enfermedad de Parkinson surgen múltiples síntomas motores como la rigidez; bloqueos; arrastre de pies al caminar; pérdida de postura, equilibrio, movilidad y de destreza en movimiento; entre otros, sin bien no todos los que se enumeran tienen que darse necesariamente. Así, el objetivo de la Fisioterapia es rehabilitar, o al menos mantener, la funcionalidad del movimiento. | |||
| Rehabilitación de las alteraciones del lenguaje y la escritura: optimización de la vocalización; mejora del tono, respiración controlada, la deglución; escritura; gesto facial, etc. | |||
| Es normal que el enfermo de Parkinson no sólo padezca síntomas físicos o motores, sino que también se ve afectado en el plano psicológico. Por eso, la atención psicológica es fundamental en el tratamiento integral de los afectados. Algunos de los síntomas psicológicos que pueden padecer son: depresión, ansiedad, insomnio, angustia, no aceptación de la enfermedad, sobredependencia, inhibición social, problemas sexuales, hipocondría, problemas de convivencia, etc. No hay que olvidar que los familiares y cuidadores habituales también requieren orientación y atención psicológica. | |||
| Rehabilitación a través de la música para la mejora de la coordinación, el ritmo, el equilibrio, la actividad psicofísica, el esquema corporal y la expresión emocional, entre otros. | |||
| Aprovechamiento de las técnicas reflexológicas y podales para el alivio sintomático local y la mejora de las funciones fisiológicas y metabólcas generales. | |||
| Terapia ocupacional | Utilización terapéutica de actividades lúdicas, de trabajo y de autocuidados para incrementar la función independiente, mejorar el desarrollo y prevenir la discapacidad. Puede incluir la adaptación de las tareas o el ambiente para lograr la máxima independencia y mejorar la calidad de vida del enfermo, su familia y/o cuidador. | ||
| Yoga | Conjunto de técnicas psicofísicas practicadas en Oriente como forma física de oración y meditación. A través de ejercicios concretos (respiración, movimientos corporales, posturas, etc.). Sin embargo, en occidente el uso de estas técnicas va más enfocado a la relajación, la mejora física, la estabilización emocional y la concentración mental. Para las personas afectadas de Parkinson, el yoga es de gran importancia para lograr una respiración correcta y eficaz (aumenta el volumen pulmonar, el control del soplo respiratorio y mejora la oxigenación de la sangre y el cerebro); mejorar su control voluntario muscular y tendinoso (se combate la acinesia); mejora del equilibrio; entre otras cualidades. En general, tonifica el sistema muscular, controla el cardiovascular, disminuye el dolor, mejora el estado de salud global y aumentan las reservas de energía física. Las sesiones han de estar dirigidas por especialistas, adaptadas a las características de los parkinsonianos. | ||
| Nutrición adecuadada | Debido a que los problemas relacionados con la nutrición son frecuentes en el Parkinson existen dietas de alimentos más beneficiosos que otros, si bien el afectado puede comer de todo, pero no en igual medida. Aquí os exponemos un ejemplo de una dieta equilibrada: * Autores: Dra. Rocío García-Ramos y Alfredo Rodríguez |
ENTRADA 2 - Sindrome De Parkinson-Tratamiento

Tratamiento
El tratamiento de la enfermedad de Parkinson consiste en mejorar, o al menos mantener o prolongar la funcionalidad del enfermo durante el mayor tiempo posible. En la actualidad, el tratamiento puede ser de tres tipos (aunque son viables combinaciones): farmacológico, quirúrico y rehabilitador.
Tratamiento farmacológico
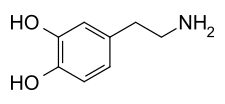
Muchos de los síntomas característicos de la enfermedad de Parkinson son debidos a una deficiencia de dopamina en el cerebro, pero el suministro de este neurotransmisor al paciente con el objetivo de reponer las reservas agotadas no resulta eficaz, puesto que la dopamina no puede pasar del torrente sanguíneo al cerebro. Por ello, los fármacos que se emplean en el tratamiento de la enfermedad de Parkinson (fármacos anti-parkinsonianos) usan otras vías para restituir de forma temporal la dopamina en el citado órgano o bien, imitan las acciones de la misma.
Pese al optimismo reinante en un principio, ninguno de los fármacos usados en el tratamiento de la enfermedad de Parkinson actúa sobre la progresión de la enfermedad. En la actualidad, los fármacos más usados son levodopa y varios agonistas de dopamina, aunque también tienen cierta relevancia otros como la selegilina (inhibidor de la MAO-B), la amantadina (liberador de dopamina) o la benzatropina (antagonista del receptor muscarínico de la acetilcolina).
Levodopa
La levodopa, un fármaco oral que se introdujo en 1967 para tratar afecciones tales como la bradicinesia, la rigidez o el temblor, es el fármaco anti-parkinsoniano que reporta una mayor eficacia en la actualidad. Generalmente se combina con carbidopa o benseracida, lográndose con esto una reducción en las dosis necesarias y un amortiguamiento de los efectos secundarios periféricos. La estructura que la levodopa presenta permite que esta penetre en el cerebro, donde se sobreviene la transformación en dopamina, aunque cuando se administra En torno a un 80% de los pacientes tratados con levodopa manifiesta una mejoría inicial, sobre todo en lo referido a rigidez e hipocinesia, mientras que un 20% de las personas llega a recuperar por completo la función motora. Sin embargo, con el progreso de la enfermedad, la
Agonistas dopaminérgicos

La efectividad de los agonistas de la dopamina sobre el control de los síntomas, especialmente sobre la bradicinesia y la rigidez, es sensiblemente menor que la de la levodopa, pero esto queda en parte compensado por una vida media más larga y una menor incidencia de desarrollo de fenómeno «encendido-apagado» y discinesias.Nota 2 Con la excepción de la cabergolina, el resto pueden usarse en monoterapia o asociados a levodopa. La utilización de estos fármacos se está estendiendo cada vez más como tratamiento único en los estadios tempranos de la enfermedad de Parkinson, siempre y cuando no se presente un predominio de temblor, con la finalidad de retrasar lo máximo posible la introducción de levodopa. 7
La bromocriptina, un derivado de los alcaloides del Claviceps purpurea, es un potente agonista de la dopamina en el sistema nervioso central. Inhibidor de la adenohipófisis, fue usado inicialmente para tratar afecciones como la galactorrea o la ginecomastia, pero con posterioridad fue constatada su eficacia en la enfermedad de Parkinson. Su acción se prolonga más en el tiempo que la de la levodopa, de modo que no es necesario administrarla con tanta frecuencia. Se esperaba que la bromocriptina fuese eficaz en aquellos pacientes que dejasen de responder a levodopa por pérdida de neuronas dopaminérgicas, pero este hecho todavía no ha sido confirmado. Entre sus efectos adversos sobresalen las náuseas y vómitos, pero también se pueden presentar otros tales como congestión nasal, cefalea, visión borrosa o arritmias. 8
Otros agonistas dopaminérgicos son la lisurida, cuyos efectos adversos son parecidos a los de la bromocriptina; la pergolida, que es el más potente y uno de los que más vida media presenta; el pramipexol, un compuesto no ergolínico que produce efectos clínicos de importancia sobre el temblor y la depresión; el ropirinol, que al igual que el anterior es un compuesto no ergolínico, pero a diferencia de este puede causar crisis de sueño; y la cabergolina, que es un derivado ergolínico, con una larga semivida de eliminación que permite administración única diaria. Cabe destacar que los tres últimos agonistas de los receptores de dopamina son los que más recientemente se han introducido en el panorama farmacológico. 7
Inhibidores de la monoaminooxidasa B: selegilina
La selegilina es un inhibidor de la MAO selectivo para la MAO-B, que es la predominante en las zonas del sistema nervioso central que tienen dopamina. Con la inhibición de la MAO-B se conseigue proteger a la dopamina de la degradación intraneuronal, así que en un principio este fármaco fue utilizado en un principio como un complemento de levodopa.
Tras descubrirse la participación de la MAO-B en la neurotoxicidad, se planteó la posibilidad de que la selegilina podría tener efecto neuroprotector retrasando la progresión de la enfermedad.9
Liberadores presinápticos de dopamina: amantadina

El descubrimiento accidental en 1969 de que la amantadina resultaba beneficiosa en la enfermedad de Pakinson, propició que esta dejase de ser usada únicamente como un fármaco antiviral, que era para lo que había sido concebida. Aunque los científicos no conocen con exactitud cómo actúa, han sido propuestos numerosos posibles mecanismos de acción partiendo de pruebas neuroquímicas que indican que incrementa la liberacón de dopamina, inhibe la recaptación de aminas o ejerce una acción directa sobre los receptores de dopamina. Con todo ello, estudios recientes han sacado a la luz que inhibe la acción del glutamato, una sustancia química cerebral que provoca la generación de radicales libres.
Además de no ser tan eficaz como la levodopa o la bromocriptina, la acción de la amantidina se ve disminuida con el transcurso del tiempo. En contraposición a esto, sus efectos secundarios son cualitativamente similares a los de la levodopa, pero ostensiblemente menos importantes.
Tratamiento quirúrgico
A mediados del siglo XX, la neurocirugía era el método que con más frecuencia se utilizaba para tratar el temblor y la rigidez característica de los pacientes aquejados de la enfermedad de Parkinson, pero el problema se hallaba en que no siempre se tenía éxito en las intervenciones quirúrgicas y en las complicaciones de gravedad que solían surgir. Con este panorama, el uso de la cirugía se vió reducido a partir de 1967 con la introducción en el mercado de la levodopa, un tratamiento alternativo que proporcionaba más seguridad y eficacia. Pero con el avance tecnológico experimentado en estos últimos años, se han logrado conseguir novedosas técnicas de imagen cerebral que hn permitido mejorar la precisión qirúrgica, recuperando la neurocirugía su popularidad como tratamiento para algunas personas con enfermedad de Parkinson que por diversos motivos, ya no responden al tratamiento con fármacos.
Transplante nervioso
Fue la enfermedad de Parkinson la primera enfermedad neurodegenerativa en la que se intentó realizar un transplante nervioso en 1982, siendo este un hecho que alcanzó una notable repercusión mediática.
Tratamiento rehabilitador
Es importante que los pacientes realicen ejercicio de manos
Si con el tratamiento farmacológico se consigue que los pacientes mejoren en cuanto a los síntomas motores se refiere, no sucede lo mismo con el equilibrio, pues este va empeorandao a lo largo del transcurso d la enfermedad. De hecho, se han llevado a cabo varios estudios que demostraron que no se experimentan cambios en el equilibrio global en pacientes con enfermedad de Parkinson en relación con la administración del tratamiento farmacológico.
Tomado de:http://es.wikipedia.org/wiki/Enfermedad_de_Parkinson#Tratamiento



